Introducción
La aplicación de nuevas quimioterapias y de agentes inmunosupresores (IS) para tratar diversas enfermedades inflamatorias y malignas han llevado, en el último tiempo, a un aumento en la reactivación de la Hepatitis B (VHBr) en pacientes susceptibles.
Tanto los individuos con Hepatitis B crónica como los individuos previamente infectados pero serológicamente aclarados, están en riesgo de padecer una VHBr. Esta reactivación en el contexto de una inmunosupresión (IS) es sumamente riesgosa, motivo por el cual la identificación de pacientes en riesgo de VHBr durante su preparación para la IS, permite instaurar un tratamiento de profilaxis que potencialmente previene la VHBr.
Definición de la VHBr
Si bien las guías de recomendaciones definen la VHBr como la reaparición de AgHBs o la elevación del ADN del virus de la Hepatitis B (VHB), algunas sociedades, también definen esta entidad como la ocurrencia de episodios de síndromes hepáticos severos, marcados por actividad necroinflamatoria, en pacientes con AgHBs inactivo o VHB resuelto.
Cabe destacar que en 2013, la AASLD, redactó un consenso mediante el cual se definió la reactivación de ADN VHB como un incremento en la carga viral (>2logs con respecto a la carga viral basal) o la reaparición de ADN VHB (>100 UI/ml) en pacientes con carga viral estable o indetectable respectivamente.
Factores asociados con la VHBr
– Asociación con los agentes inmunosupresores.
Más allá de las limitaciones por la ausencia de literatura al respecto, la American Gastroenterology Association (AGA) ha estimado el riesgo de VHBr atribuible a clases de drogas específicas. Por ejemplo, se han asociado con la VHBr a agentes que provocan la depleción de las células B, como el Rituximab, inhibidores del TNF-alfa, como el Infliximab o inhibidores de citoquinas o integrinas.
Se ha observado además que el grado de la inmunosupresión se encontraría relacionado directamente con el riesgo de desencadenar VHBr.
A su vez, la VHBr se ha asociado con diferente incidencia en enfermedades tratadas con IS. Se pueden destacar los linfomas con una incidencia de hasta un 73%, las leucemias agudas, donde la incidencia alcanza el 61% en pacientes AgHBs reactivos, los trasplantes de médula ósea y células hematopoyéticas con hasta un 81% de incidencia, trasplante renal, cáncer de mama, nasofaríngeo y hepatocelular, como así también en la artritis reumatoidea y las enfermedades inflamatorias intestinales con variada incidencia.
– Asociación con el estatus serológico y virológico del paciente
Los pacientes con mayor riesgo a padecer VHBr en el contexto de una IS cuentan con un perfil serólogico o virológico determinado asociándose con VHBr: el ADN VHB detectable, el AgHBs, AgHBe y anti-HBc.
Por un lado, los pacientes con AgHBs reactivo al inicio de la IS tienen 8 veces más riesgo de experimentar reactivación que los AgHBs no reactivo/ antiHBc reactivo.
Por otro lado, entre los pacientes AgHBs reactivo, la reactivación es más frecuente en AgHBe reactivo que en AgHBe no reactivo.
Por último se observa, que los pacientes con mutaciones en el AgHBs son propensos a reactivar, debido a la capacidad de escape al sistema inmune, explicando porque los pacientes AgHBs no reactivo con AntiHBc positivo estarían también en riesgo de padecer una VHBr.
¿Qué pacientes deben ser testeados y cómo?
Diferentes investigadores coinciden en que resulta de suma importancia la detección de los pacientes infectados o expuestos al VHB antes de la IS.
A partir del riesgo demostrado de padecer VHBr durante la IS, surgen diferentes mecanismos por los cuales se elige que pacientes deben ser testeados por riesgo a reactivación.
Por un lado, el Centro de control y prevención de enfermedades (CDC) junto a la Asociación Europea para el Estudio de Enfermedades del Hígado (EASL) y la Asociación Asia Pacífico para el Estudio del Hígado (APASL) recomiendan testear universalmente a todos los pacientes que serán sometidos a la IS.
Por otro lado, sociedades como la Asociación Americana para el Estudio de Enfermedades del Hígado (AASLD) y la Sociedad Americana de Oncología Clínica (ASCO), a partir de la conjunción de diferentes factores de riesgo, realizaron una estratificación en 3 grupos: con alto, medio o bajo riesgo de VHBr. Esta discriminación redunda en diferentes estrategias de screening para cada grupo (tabla 1). Este esquema fue puesto en manifiesto por cuestiones costo efectivas, sin embargo, falla en la detección de pacientes portadores o expuestos y agrega complejidad a la tarea del médico.
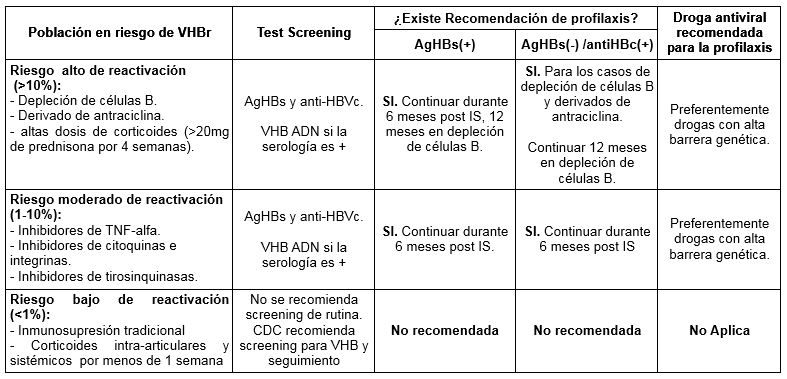
Tabla 1. Adaptado de Patullo (Clinical and Molecular Hepatology 2016;22:219-237)
También se reconocen diferencias en cómo testear a los pacientes pre IS. El testeo de AgHBs es tenido en cuenta por la mayoría de las sociedades. En cambio, el testeo de anti-HBs y el ADN VHB en pacientes anti-HBc reactivos es aún controversial. Más allá de las diferencias, todos coinciden en que el mayor beneficio se encuentra al testear antes del inicio de la IS.
¿Qué pacientes deben ser tratados y cómo?
El seguimiento del paciente durante la IS, la decisión de iniciar el tratamiento antiviral y la suspensión del mismo post IS, también se han definido según grupos de riesgo (Tabla 1).
La profilaxis pre IS está recomendada en pacientes con alto y moderado riesgo de VHBr. Se prioriza el uso de Lamivudine en pacientes naive o con cargas virales indetectables, y Entecavir o Tenofovir (drogas con mayor potencia antiviral) en pacientes previamente tratados con Lamivudine o con cargas virales altas al comienzo del tratamiento. Además, los pacientes que recibirán terapias de larga duración deben recibir profilaxis con Entecavir, previniendo la aparición de resistencia, mientras que en los tratamientos de menor duración, finitos de hasta 12 meses, podría usarse Lamivudine.
Los pacientes deben ser monitoreados con ALT y ADN VHB cada 3 meses (EASL), y los pacientes AgHBs(-) /antiHBc deberían ser testeados para AgHBs, ya que su aparición se observaría antes del aumento de ALT o ADN VHB. Post IS se recomienda testear hasta 6 meses en los casos de inmunosupresión más leve y hasta 12 meses en los casos de inmunosupresión más prolongada.
Prestaciones disponibles en Cibic:
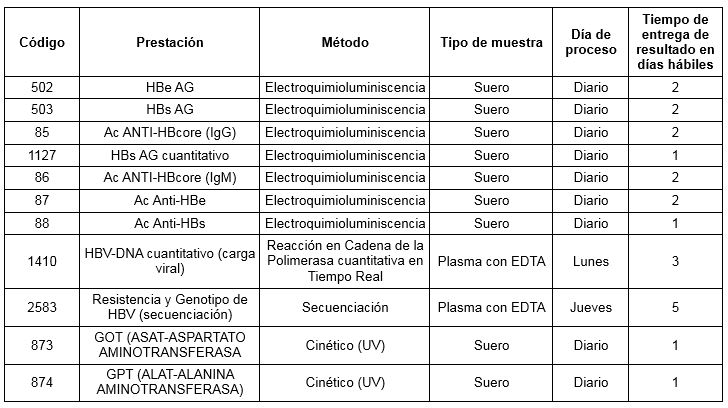
Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre las prácticas consulte al manual de prestaciones y a la extranet.
Bibliografía
1- Bessone et al. Hepatitis B reactivation in immunosuppressed patients, World J Hepatol 2016; 8(8): 385-394
2- Patullo V. Prevention of Hepatitis B reactivation in the setting of immunosuppression. Clin. and Mol. Hepatology 2016; 22:219-237
Para mayor información o consultas
Sección: Biología Molecular
Lic. Javier Sfalcin
Tel: 0341-4499444. Interno: 243

