En el contexto epidemiológico actual, se observa mayor circulación de patologías infecciosas que comparten presentación clínica inicial, como fiebre y compromiso respiratorio o sistémico.
Entre los diagnósticos a considerar se encuentran coqueluche, gripe A (H3N2) y dengue, cuya diferenciación oportuna resulta clave para la conducta clínica y el seguimiento del paciente.
- Tos ferina (Coqueluche)
La tos ferina, también conocida como tos convulsa o coqueluche, es una enfermedad respiratoria aguda altamente contagiosa que afecta tanto a la población pediátrica como a adolescentes y adultos cuyo principal agente etiológico es la bacteria Bordetella pertussis (B. pertussis).
Si bien el principal agente etiológico es la Bordetella pertussis (B. pertussis), también se han descrito casos con sintomatología similar en los que el agente causal es Bordetella parapertussis (B. parapertussis) causando una infección menos severa que la provocada por B. pertussis, y más recientemente la ocurrencia de enfermedad pertussis-like provocada por Bordetella holmesii (B. holmesii). En consecuencia, la identificación y confirmación de las especies de Bordetella spp es sumamente útil para un diagnóstico más preciso.
La infección se propaga a través del aire por aerosoles respiratorios de una persona infectada. Comienza luego de un período de incubación que suele ser de siete a diez días, aunque puede variar entre cinco y veintiún días y transcurre sin síntomas.
La enfermedad inicia con una fase similar a un resfrío, con congestión nasal, rinorrea, tos leve y progresiva, escasa o nula fiebre y malestar general; esta etapa (fase catarral) dura una o dos semanas y es cuando la persona resulta más contagiosa. Posteriormente aparece la fase paroxística (de 2 a 6 semanas de duración), caracterizada por accesos de tos intensa y repetida, con dificultad para respirar durante el episodio. Con el tiempo se instala una fase de convalecencia (semanas a meses) en la que la tos disminuye de manera gradual, aunque puede reaparecer transitoriamente ante infecciones intercurrentes antes de resolverse por completo.
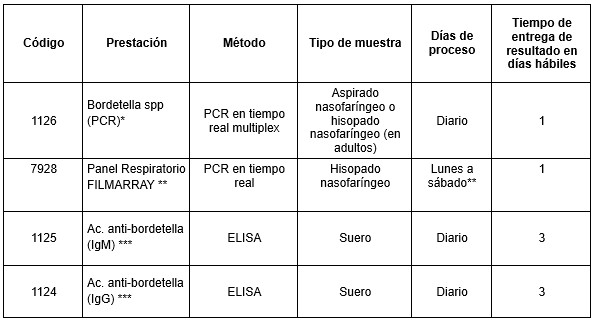
Pruebas disponibles en Cibic Laboratorios:
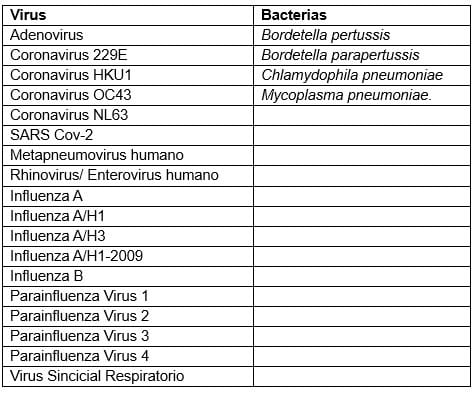
En Cibic Laboratorios realizamos la detección e identificación de Bordetella pertussis, Bordetella parapertussis y Bordetella holmesii mediante una técnica de PCR en tiempo real multiplex, de alta sensibilidad y especificidad. Además, contamos con el panel respiratorio FilmArray®, que permite detectar también mediante la técnica de PCR en tiempo real multiplex Bordetella pertussis y Bordetella parapertussis junto con un amplio grupo de virus y bacterias asociados a infecciones del tracto respiratorio.
Durante las primeras semanas desde el inicio de la tos, especialmente en la fase catarral y en las dos primeras semanas de la fase paroxística, la prueba de elección es la reacción en cadena de la polimerasa (PCR) realizada sobre un hisopado nasofaríngeo.
Se trata del método más sensible y rápido, capaz de detectar el material genético de Bordetella pertussis aun en pacientes vacunados o en adolescentes y adultos con formas atípicas.
Asimismo, disponemos de la determinación serológica por el método ELISA para la detección de anticuerpos IgM e IgG dirigidos contra los antígenos toxina pertussis (TP) y hemaglutinina filamentosa (HAF), como evidencia de respuesta inmunológica frente a la infección con Bordetella pertussis o Bordetella parapertussis.
Las pruebas serológicas adquieren mayor valor diagnóstico en fases tardías de la enfermedad, cuando la PCR reduce su sensibilidad, habitualmente a partir de la tercera o cuarta semana de tos. Estos ensayos permiten detectar anticuerpos frente a los antígenos TP y HAF y, de este modo, contribuir a la confirmación de la tos ferina en el laboratorio. Dado que la hemaglutinina filamentosa induce respuesta inmune tanto frente a B. pertussis como B. parapertussis, la reactividad frente a este antígeno puede interpretarse como evidencia de contacto con patógenos del género Bordetella.
La interpretación de los resultados serológicos, sobre todo en una población que ha sido vacunada puede resultar problemática, ya que en prácticamente todos los adultos, adolescentes y niños mayores sanos es posible detectar bajos niveles de actividad de anticuerpos IgG dirigidos contra la toxina pertussis y otros antígenos de pertussis.
La medición de IgG dirigida contra la toxina pertussis es actualmente la serología más usada y específica para diagnosticar infección por B. pertussis cuando existen al menos dos semanas de tos y no hay vacunación reciente. Un título elevado de IgG-anti-PT en ausencia de vacunación reciente sugiere una infección reciente por la bacteria. Un aumento significativo de títulos de anticuerpos (por ejemplo, IgG) en dos muestras pareadas tomadas semanas aparte es una de las formas más confiables de demostrar infección reciente.
La IgM suele aparecer temprano tras infección, pero su utilidad diagnóstica en coqueluche es limitada debido a su baja sensibilidad y especificidad.
Prestaciones disponibles en Cibic Laboratorios:
* Detecta Bordetella pertussis, Bordetella parapertussis y Bordetella holmesii.
** Listado de patógenos que detecta el Panel Respiratorio FilmArray:
*** Detecta anticuerpos dirigidos contra los antígenos de la toxina pertussis (TP) y la hemaglutinina filamentosa (HAF)
Referencias
CDC. Pertussis (whooping cough): clinical overview. Disponible en el sitio de los CDC.
Síntomas y período de incubación – CDC (Centers for Disease Control and Prevention)
https://www.cdc.gov/pertussis/es/signs-symptoms/sintomas-de-la-tosferina.html
Tos ferina – Manual MSD (versión profesional)
https://www.msdmanuals.com/es/professional/enfermedades-infecciosas/bacilos-gramnegativos/tos-ferina
Coqueluche (síntomas, incubación y fases) – Coqueluche en Inf-Vaccinas
https://hosting.cs.uns.edu.ar/~inf-vacunas/enfermedades-y-vacunas/coqueluche
Tos convulsa o coqueluche – Gobierno de Mendoza (Argentina)
https://www.mendoza.gov.ar/salud/temas-de-salud/tos-convulsa-o-coqueluche-2/
Alerta epidemiológica de la OPS/OMS sobre tos ferina
https://www.paho.org/es/noticias/4-6-2025-ops-llama-reforzar-vigilancia-vacunacion-ante-aumento-tos-ferina
Información general de la tosferina – Mayo Clinic https://www.mayoclinic.org/es/diseases-conditions/whooping-cough/symptoms-causes/syc-20378973
Tatti K, et al. (2011) Novel Multitarget Real-Time PCR Assay for Rapid Detection of Bordetella Species in Clinical Specimens. Journal of Clinical Microbiology 49 (12): 4059–4066.
- Gripe A (H3N2)
Los virus de la influenza pertenecen a la familia Orthomyxoviridae y se clasifican, principalmente, en cuatro tipos: A, B, C y D. Entre ellos, los más relevantes para la salud humana son los virus influenza A y B, responsables de las epidemias estacionales.
La influenza A es el tipo con mayor diversidad genética y capacidad de cambio. Infecta a humanos y también a varias especies animales como aves, cerdos y mamíferos marinos lo que favorece la aparición de nuevas variantes. Se caracteriza por sus subtipos, definidos según las proteínas de superficie hemaglutinina (H) y neuraminidasa (N), entre los que destacan A(H1N1)pdm09 y A(H3N2), actualmente los principales subtipos que circulan en la población humana. La alta variabilidad del virus A explica su potencial para originar pandemias.
Dentro de la influenza A también se incluye la llamada “gripe aviar”, causada por subtipos que circulan principalmente en aves por ejemplo, H5N1 o H7N9. En general, estos virus no están adaptados al ser humano y el contagio ocurre de manera esporádica por contacto directo con aves infectadas.
Por su parte, la influenza B circula casi exclusivamente en humanos y evoluciona de manera más lenta. No se clasifica en subtipos, sino en dos linajes: B/Victoria y B/Yamagata. Ambos pueden causar brotes estacionales y cuadros clínicos similares a los de la influenza A, aunque con menor asociación a pandemias.
Pruebas de laboratorios disponibles en Cibic Laboratorios:
En Cibic Laboratorios contamos con las siguientes prestaciones para la detección e identificación de los distintos virus de influenza y para el seguimiento de la enfermedad:
– RT-PCR en tiempo real: constituye el método de referencia, dado que permite detectar el ARN viral con elevada sensibilidad y especificidad y, al mismo tiempo, diferenciar los subtipos circulantes como A(H1N1)pdm09, A(H3N2), A o los linajes de influenza B.
Estas determinaciones se realizan a partir de hisopado nasofaríngeo o aspirado nasofaríngeo, con procesamiento regular de lunes a viernes y un tiempo de entrega habitual de 24 horas hábiles. Ver listado de prestaciones debajo.
– Panel Respiratorio FilmArray®: metodología de PCR multiplex que permite detectar Influenza A y B junto con un amplio grupo de virus y bacterias respiratorias en una misma muestra, aportando una herramienta integral para el diagnóstico diferencial de infecciones del tracto respiratorio lo que resulta especialmente útil en pacientes hospitalizados, embarazadas, personas inmunocomprometidas, cuadros graves, neumonías o brotes institucionales.
– Influenza A+B Prueba Rápida en tira: es un inmunoensayo cromatográfico rápido para la detección cualitativa de los antígenos de influenza A y B en hisopado nasofaríngeo, hisopado faríngeo o muestras aspirado nasofaríngeo. El objetivo de esta prueba es ayudar en el diagnóstico diferencial rápido de las infecciones virales de Influenza A y B.
Si el resultado de la prueba es negativo y los síntomas clínicos persisten, se recomienda realizar pruebas adicionales utilizando otros métodos clínicos. Un resultado negativo no excluye en ningún momento la posibilidad de infección.
Un resultado positivo para la influenza A y/o B no impide que una co-infección con otro patógeno subyacente, por lo tanto, la posibilidad de una infección bacteriana subyacente se debe considerar.
–Inmunofluorescencia directa para la detección del virus de la influenza A o B:
La detección por inmunofluorescencia directa en muestras de pacientes es una técnica fácil, sensible y relativamente rápida para identificar infecciones por virus de la influenza.
El kit utiliza anticuerpos monoclonales murinos antígeno-específicos directamente marcados con fluoresceína para la detección e identificación rápida de los virus de la influenza A y B.
El momento óptimo para realizarlo es 48 a 72 h. desde el inicio de los síntomas. No obstante, su menor sensibilidad en comparación con la PCR obliga a interpretarlas con cautela. Ante pacientes de riesgo, cuadros graves o resultados que no se condicen con la sospecha clínica, se recomienda confirmar mediante técnicas moleculares.
– Técnica de inmunofluorescencia indirecta (IFA) para la detección de anticuerpos IgG/ IgM para Influenza A y B en suero
Es una inmunofluorescencia indirecta (IFA) que utiliza portaobjetos con células infectadas con Influenza A o B. Detecta anticuerpos IgM o IgG contra Influenza A o B.
Las pruebas que detectan anticuerpos en suero pueden ser útiles en estudios retrospectivos, brotes, vigilancia epidemiológica, seroprevalencia y evaluación de la respuesta a vacunas. Sin embargo, no se recomiendan para el diagnóstico agudo, porque los anticuerpos aparecen de manera tardía y muchas personas ya presentan títulos basales debido a infecciones previas o a la vacunación.
Para demostrar una infección reciente sería necesario analizar muestras pareadas —una en fase aguda y otra en convalecencia, 2–3 semanas después— y evidenciar un aumento significativo de títulos, algo poco práctico para la toma de decisiones clínicas. Por eso, la serología tiene valor principalmente en investigación y vigilancia, mientras que el diagnóstico individual de influenza se basa en métodos directos como RT-PCR o detección de antígeno.
Prestaciones disponibles en Cibic Laboratorios:
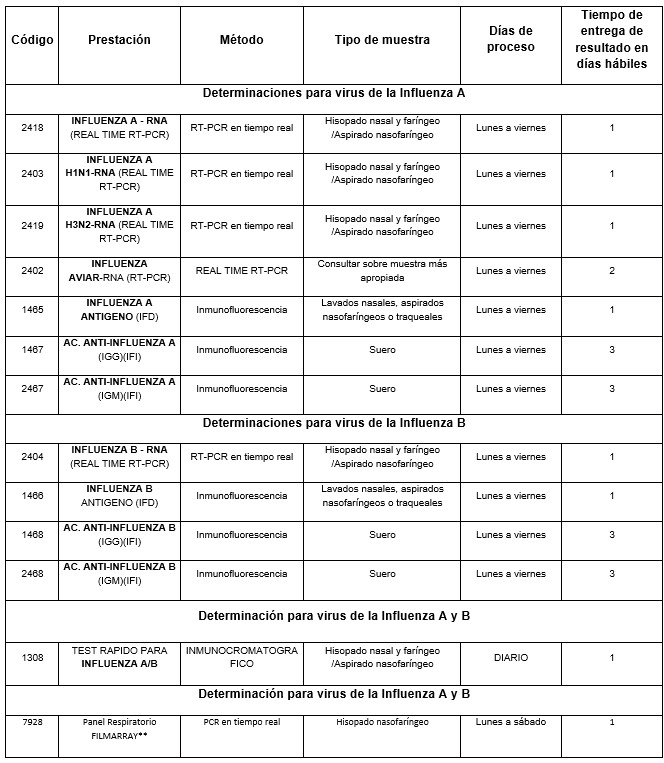
** Listado de patógenos que detecta el Panel Respiratorio FilmArray:

Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre las prácticas consulte al manual de prestaciones y a la extranet.
Referencias
1. Laboratory Information for Collection of Respiratory Specimens for Influenza Virus Testing
https://www.cdc.gov/flu/hcp/info-collection/index.html
2. Centers for Disease Control and Prevention (CDC). Overview of Influenza Testing Methods.
https://www.cdc.gov/flu/hcp/testing-methods/index.html
– PAHO calls for strengthened vaccination and surveillance in the Americas amid a global increase of influenza A(H3N2) subclade K
https://www.paho.org/en/news/12-12-2025-paho-calls-strengthened-vaccination-and-surveillance-americas-amid-global-increase?utm_source=chatgpt.com
– Se confirma la detección del nuevo subclado de influenza A(H3N2) en el país
https://www.argentina.gob.ar/noticias/se-confirma-la-deteccion-del-nuevo-subclado-de-influenza-ah3n2-en-el-pais?utm_source=chatgpt.com
– Boletín Epidemiológico Nacional – Influenza y virus respiratorios (SE50/2025)
https://www.argentina.gob.ar/sites/default/files/2025/01/ben-787-se-50-vf.pdf
- Dengue
El dengue es una enfermedad infecciosa viral causada por el virus del dengue, que se transmite a las personas a través de la picadura del mosquito Aedes aegypti y en menor medida Aedes albopictus.
El virus del dengue es un Flavivirus perteneciente a la familia Flaviviridae. Además, se lo clasifica dentro de los arbovirus, ya que se transmite al ser humano a través de artrópodos, principalmente mosquitos del género Aedes. Este virus presenta cuatro serotipos diferentes, denominados DEN-1, DEN-2, DEN-3 y DEN-4, los cuales son antigénicamente distintos y pueden causar reinfecciones a lo largo de la vida.
Se transmite primariamente por la picadura de un mosquito de la especie Aedes aegypti infectado tras haber picado previamente a una persona infectada en su período de viremia. Este período abarca desde un día antes y hasta cinco o seis días posteriores a la aparición de la fiebre.
El mosquito Aedes aegypti se caracteriza por tener un hábito peri-domiciliario y diurno. Se cría en recipientes que contienen agua clara y quieta, presentes en los domicilios. La enfermedad no se transmite de persona a persona, ni a través de objetos, ni por vía oral, respiratoria ni sexual. Sin embargo, aunque es infrecuente, se ha descrito transmisión durante el embarazo y la vía transfusional.
¿Qué pruebas de laboratorio deben realizarse y en qué momento?
La elección de los análisis de laboratorio más adecuados para el diagnóstico y seguimiento del dengue depende del momento en que se toman las muestras, ya que el comportamiento del virus y la respuesta inmune varían según la fase de la enfermedad.
1). Muestra de suero tomada hasta el día 3 desde el inicio de los síntomas (fase de máxima viremia):
En esta etapa se recomienda realizar pruebas directas, como la detección del antígeno NS1 * o la RT-PCR **, ya que son las más eficaces para identificar la infección durante la fase aguda. En algunos pacientes, estas pruebas pueden conservar utilidad hasta el día 5 según la carga viral.
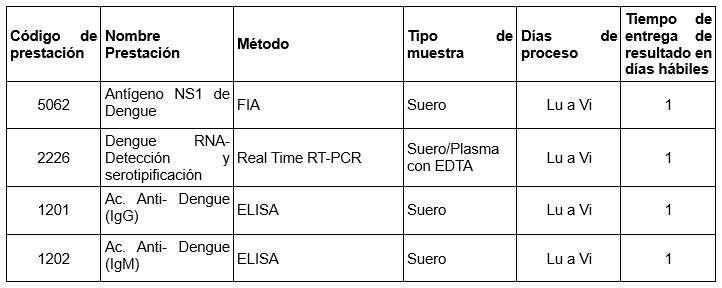
• Detección de antígeno NS1 (FIA)
Es un inmunoensayo cualitativo en formato de prueba rápida o de laboratorio, que permite la detección precoz del antígeno NS1 en sangre entera, suero o plasma durante los primeros días de la infección. Brinda un resultado preliminar útil para la toma inicial de decisiones, pero debe complementarse con pruebas confirmatorias (RT-PCR o serología IgM/IgG) cuando se requiere confirmación diagnóstica o para vigilancia epidemiológica.
• RT-PCR (Real Time RT-PCR)
Es un método rápido y altamente sensible para la detección del ARN del virus del dengue durante la fase aguda, incluso antes de la aparición de anticuerpos IgM. Facilita un mejor manejo clínico del paciente y permite identificar los serotipos virales circulantes, información relevante para la vigilancia y la evaluación del riesgo clínico.
En Cibic Laboratorios hemos implementado un ensayo de RT-PCR múltiple específico para serotipos, que permite en un único análisis la detección y serotipificación del virus del dengue durante el período de viremia (Prestación 2226 – Dengue RNA: Detección y Serotipificación).
2). Muestra de suero tomada entre los días 4 y 6 desde el inicio de la fiebre
En esta fase se recomienda combinar pruebas directas (NS1 o RT-PCR) con pruebas indirectas para detección de IgM. La sensibilidad de los métodos directos comienza a disminuir en este período, por lo que la combinación de técnicas aumenta el rendimiento diagnóstico y contribuye a confirmar la infección.
3). Muestra de suero tomada después del día 6 de iniciado los síntomas (virus indetectable):
• Infección primaria
Los anticuerpos IgM anti-Dengue se detectan habitualmente entre los días 4 y 6 desde el inicio de la fiebre y pueden persistir entre 30 y 90 días. En un pequeño porcentaje de pacientes, la respuesta puede retrasarse y los anticuerpos IgM aparecer recién entre los días 7 y 10.
Entre 2 y 7 días después de la IgM, comienzan a detectarse anticuerpos IgG anti-Dengue, que persisten durante años y confieren protección frente al mismo serotipo, pero no frente a otros.
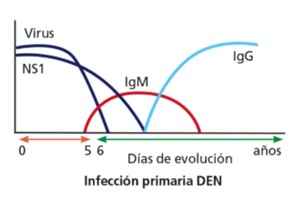
• Infección secundaria (por un serotipo diferente)
En muchos casos los niveles de IgM anti-Dengue son más bajos o incluso indetectables en comparación con la infección primaria. En cambio, los anticuerpos IgG anti-Dengue aumentan rápidamente y alcanzan títulos elevados debido a la memoria inmunológica. Por este motivo, la detección de IgG en una única muestra de suero no tiene valor diagnóstico por sí sola. La verdadera utilidad del ensayo serológico radica en demostrar una seroconversión o un aumento significativo de títulos de IgG en muestras pareadas obtenidas con un intervalo de 10 a 15 días.
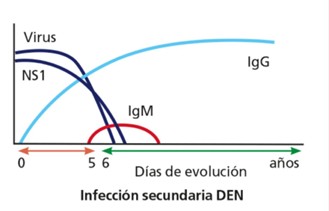
Exámenes complementarios en el dengue
El hematocrito y el recuento de plaquetas son los exámenes de laboratorio clínico indispensables. El resto de los exámenes complementarios deben realizarse de acuerdo al cuadro clínico del paciente: coagulograma, proteínas totales, albúmina, ionograma, gasometría, urea, creatinina y transaminasas.
Determinaciones disponibles en Cibic Laboratorios:
Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre las prácticas consulte al manual de prestaciones y a la extranet.
Referencias:
OMS – Guía de diagnóstico y tratamiento del dengue
https://www.who.int/es/news-room/fact-sheets/detail/dengue-and-severe-dengue
Ministerio de Salud de Argentina – Diagnóstico de Dengue
https://www.argentina.gob.ar/salud/dengue
OPS/OMS – Dengue: datos y análisis (actualización regional)
https://www.paho.org/es/arbo-portal/dengue-datos-analisis?utm_source=chatgpt.com
CDC – Acerca del Dengue
https://www.cdc.gov/dengue/es/about/acerca-del-dengue.html?utm_source=chatgpt.com
Actualización del Boletín Epidemiológico Nacional (SE 51) – Dengue 2025-2026
https://www.argentina.gob.ar/noticias/actualizacion-del-boletin-epidemiologico-nacional-de-la-se-ndeg-51
Salud recomienda reforzar los cuidados para prevenir el contagio de dengue
https://www.argentina.gob.ar/noticias/salud-recomienda-reforzar-los-cuidados-para-prevenir-el-contagio-de-dengue?utm_source=chatgpt.com
El laboratorio cumple un rol central en la confirmación diagnóstica y el diagnóstico diferencial de estos cuadros, permitiendo una toma de decisiones oportuna.
Para mayor información o consultas:
Sección: Biología Molecular
Dra. Mariela Sciara
Lic. Analía Seravalle
Teléfono: 0341- 4861600. Interno: 225/242
Sección: Microbiología
Bioq. Mary Sol Cardozo
Teléfono: 0341- 4861600. Interno: 228
Sección: Producción Bioquímica Clínica
Bioq. María Eugenia Dacharry
Teléfono: 0341- 4861600 Interno: 222

