El Síndrome Urémico Hemolítico (SUH) es una enfermedad de comienzo agudo con anemia hemolítica microangiopática, trombocitopenia, y compromiso renal agudo que se presenta generalmente a continuación de un episodio de diarrea con o sin sangre.
Estos síntomas pueden acompañarse con fiebre, vómitos, dolor abdominal, y anuria u oliguria. Además, puede afectar otros órganos como sistema nervioso central, pulmones, páncreas y corazón, y llevar a la muerte debido a complicaciones neurológicas, intestinales, cardíacas o a infecciones intercurrentes.
Es la consecuencia de toxinas bacterianas que producen lesiones en los pequeños vasos sanguíneos que afecta fundamentalmente al riñón, pero que también puede afectar al sistema nervioso central y al aparato gastrointestinal.
Período de incubación.
El período de incubación puede variar entre 2 y 10 días, con una media de tres o cuatro días, y el de transmisibilidad se extiende hasta tres semanas o más en los niños y de una semana o menos en los adultos, después del comienzo de la diarrea.
Agente etiológico.
El agente etiológico más comúnmente asociado al SUH es la bacteria Escherichia coli, cuyo serotipo más frecuente en nuestro país es el O157:H7, aunque hay más de 100 serotipos que poseen un potencial patogénico similar.
El SUH se presenta en el 4 a 6 % de los niños con un cuadro diarreico muchas veces con sangre, razón por la cual estas cepas de E. coli han sido llamadas “E. coli enterohemorrágica” (EHEC por sus siglas en inglés).
La bacteria puede segregar dos Shiga-toxinas (Stx1 y Stx2), antes llamadas verotoxinas, que producen daño del endotelio vascular y de los hematíes. Por esa razón también se conoce a estos serotipos de E. coli como “Shiga-toxin producing E. coli” (STEC). Estas toxinas producen daño renal, neurológico y de otros órganos. La producción de toxina Shiga (Stx) representa el atributo de virulencia más importante en STEC y es el factor que define este patotipo.
Epidemiología.
En nuestro país se presenta en cerca de 1 caso cada 100.000 habitantes (aproximadamente 400 casos por año) lo que significa que nuestro país es uno de los que refiere mayor número de casos en el mundo.
Afecta principalmente a niños menores de 5 años aunque pueden presentarse casos en ancianos e inmunosuprimidos. El 5 % de los niños que lo padecen pueden presentar insuficiencia renal aguda y un 20 % progresa hacia insuficiencia renal crónica, por lo que muchos pacientes deben dializarse. La mortalidad se estima en 2 a 5 % y es debida a complicaciones neurológicas, cardíacas, renales o a infecciones.
Situación actual nacional.
De acuerdo a lo notificado hasta el 23/07/2019, durante el año 2019 (SE1 a SE30), se notificaron 215 casos de SUH. Este número es superior a la mediana e inferior al promedio de casos para el mismo período de los últimos 5 años 2014-2018 (213 y 227 respectivamente). La incidencia acumulada hasta la SE30 de 2019 asciende a 0,48 casos cada 100.000 habitantes (ver Gráfico 1)
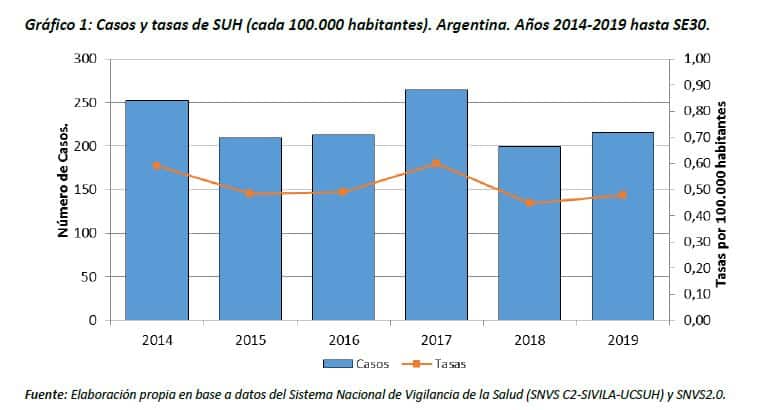
.
De los 215 casos notificados, 174 (81%) corresponden a menores de 5 años. En este grupo de edad la mediana de casos notificados para el periodo 2014-2018 fue de 174 casos. La incidencia acumulada en el año 2019 hasta la SE26 para menores de 5 años fue de 4,65 casos cada 100.000 menores de 5 años (ver Gráfico 2).
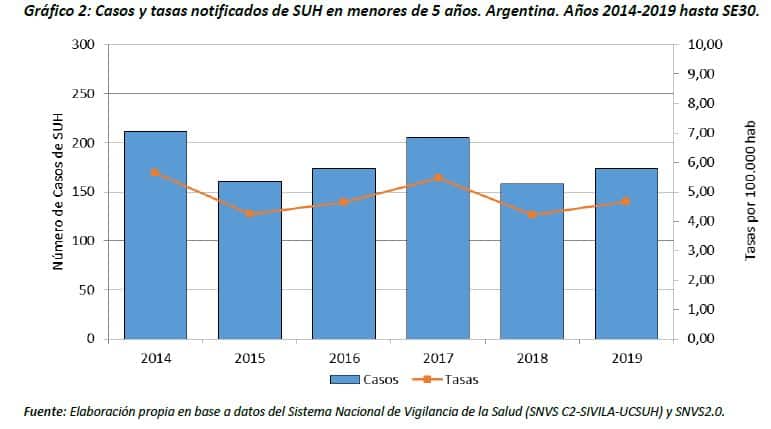
Forma de transmisión.
El contagio se produce principalmente por la ingestión de carne no bien cocida, particularmente alimentos con carne picada como hamburguesas o pastel de carne, pero también se ha descripto por ingestión de leche no pasteurizada, agua y verduras contaminadas o por bañarse en lagunas o ríos con contaminación fecal.
Es probable que la alta frecuencia en nuestro país se deba a que Argentina es un país ganadero.
Tratamiento.
El único tratamiento disponible actualmente para los pacientes con SUH es de sostén. Generalmente incluye el control de fluidos y electrolitos, el control de la hipertensión, y el uso de diálisis y transfusiones de sangre de acuerdo al estado de la función renal y al grado de anemia. Se recomienda una dieta hipercalórica y baja en proteínas, sodio y calcio.
El tratamiento con antibióticos está contraindicado en casos de sospecha o confirmación de infecciones con STEC entéricos ya que se ha asociado con el desarrollo de SUH. Por estas razones, la rápida identificación de los pacientes infectados con STEC resulta importante para evitar el tratamiento incorrecto de la enfermedad.
¿Cómo se puede prevenir?
• Lavarse siempre las manos con agua y jabón antes de comer o manipular alimentos y después de tocar alimentos crudos, ir al baño o cambiar pañales.
• Cocinar bien las carnes hasta que no queden rosadas ni jugosas por dentro, ya que la bacteria que causa la enfermedad muere por acción del calor (cocción) a más de 72 °C. Se recomienda tener especial cuidado con la carne picada. La carne se contamina en su superficie durante la faena pero se destruye con una buena cocción. Los cortes, por lo tanto pueden estar contaminados en superficie. En cambio la carne picada hace que la bacteria se encuentre en todo el espesor del alimento, por lo que una hamburguesa que luzca rosada en el centro puede portar la bacteria viva.
• Lavar cuidadosamente frutas y verduras con agua segura.
• Consumir y ofrecer únicamente lácteos pasteurizados.
• Para beber, cocinar o lavar los alimentos, usar solo agua potable. Si existen dudas, agregar 2 gotas de lavandina por litro media hora antes de usarla.
• Usar diferentes superficies para picar y distintos utensilios de cocina, para los alimentos crudos y cocidos, a fin de impedir la contaminación cruzada. Evitar las mesadas y tablas de madera.
• Mantener la cadena de frío de los alimentos.
• Bañarse en aguas recreacionales seguras.
• Evitar que los niños menores de 5 años consuman chacinados y carnes de faenas caseras.
Laboratorio.
Es posible detectar la presencia de STEC en materia fecal mediante la detección de la bacteria E. coli enterohemorrágica y de las toxinas por técnicas de Biología Molecular como la Reacción en Cadena de la Polimerasa (PCR y Real Time PCR multiplex).
Prestaciones disponibles en Cibic:
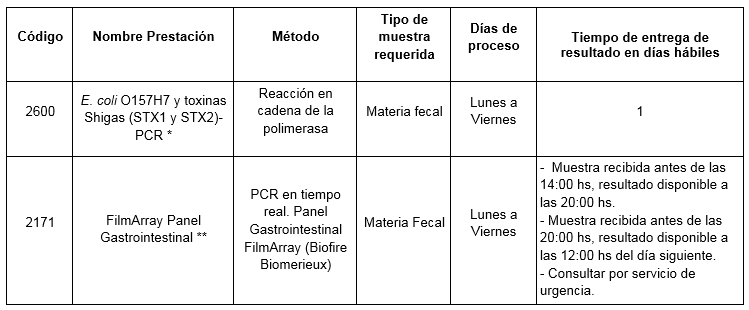
* Detecta por separado la presencia de bacterias E. coli con serotipo O157H7 y las toxinas STX1 y STX2
** Detecta un total de 22 patógenos entre virus, bacterias (entre ellos a E. coli productora de toxinas tipo Shiga STX1/STX2) y parásitos a partir de una única muestra de materia fecal y con un mínimo tiempo de procesamiento
Referencias:
– Boletín integrado de Vigilancia. Nro. 459. SE30/2019. Ministerio de Salud y Desarrollo Social.
– Exeni, R. Síndrome urémico hemolítico: Manifestaciones clínicas: Tratamiento. Medicina (Buenos Aires) 2006, 66, 6–10.
– Torres AG y cols. Recent Advances in Shiga Toxin-Producing Escherichia coli Research in Latin America. Microorganisms. 2018 Sep 28;6(4).
– Cody EM, Dixon BP. Hemolytic Uremic Syndrome. Pediatr Clin North Am. 2019 Feb;66(1):235-246.
– Segura, A y cols. Factors involved in the persistence of a Shiga toxin-producing Escherichia coli O157:H7 strain in bovine feces and gastro-intestinal content. Front. Microbiol. 2018, 9, 375.
– Rivas, M. y cols. Enterohemorrhagic (Shiga toxin-producing) Escherichia coli. In Escherichia coli in the Americas; Torres, A.G., Ed.; Springer: Cham, Switzerland, 2016; pp. 97–123.
– González, J. y cols. Virulence traits and different nle profiles in cattle and human verotoxin-producing Escherichia coli O157:H7 strains from Argentina. Microb. Pathog. 2017,102–108.
– Rivas, M. y cols. Diarrheagenic Escherichia coli in Argentina. In Pathogenic Escherichia coli in Latin America, Torres, A.G., Ed.; Bentham Science: Bentham, UK, 2010; pp. 141–161.
– Pianciola, L. y cols. Genetic features of human and bovine Escherichia coli O157:H7 strains isolated in Argentina. Int. J. Med. Microbiol. 2016, 306, 123–130.
Para mayor información o consultas:
Sección: Biología Molecular
Dra. Mariela Sciara
Tel: 0341-4722424. Int: 225.

