Los agentes causantes de meningitis son numerosos. Uno de ellos, el meningococo o Neisseria meningitidis puede presentarse como casos aislados y tiene acentuada tendencia epidémica. En ocasiones causa meningitis y a veces se presenta en forma de bacteriemia sobreaguda denominada meningococemia. En este caso, el paciente presenta fiebre y una púrpura caracterizada por la aparición de petequias en la piel que aparecen y se multiplican en el curso de los minutos u horas y puede causar la muerte, por lo que requiere rápido diagnóstico y tratamiento. Un tipo de meningococemia con lesión de las glándulas suprarrenales se denomina Síndrome de Waterhouse Friderichsen.
La bacteria Neisseria meningitidis posee un polisacárido capsular que es un factor de virulencia y permite clasificarla en serogrupos, A, B, C, X, Y, Z, 29 E, 135, Y y otros; una proteína de membrana externa que permite clasificarla en serotipos y subtipos dentro de cada grupo. Esto da una fórmula de cada cepa infectante denominada “clon”. Cuando se va a producir un brote epidémico, suele ocurrir: a) aumento de número de casos de meningitis respecto de los años anteriores, b) aparición de meningococémicas, c) consiguiente aumento de la mortalidad y d) aparición de un nuevo clon o un nuevo serogrupo diferente a los que circulaban en el área.
El clon predominante durante la última epidemia en Rosario en 1993 fue B2b P1 10. Frecuentemente aparece un brote previo o concomitantemente en países vecinos. En estos días, Chile está sufriendo la aparición frecuente de casos debidos al serogrupo 135, por lo que debemos estar atentos a la evolución de los casos en nuestro medio. Otros factores de virulencia son las fimbrias y una IgA1 proteasa que le sirve para colonizar la nasofaringe, eludiendo la respuesta inmunológica y alcanzar así la vía hemática para llegar a las envolturas del sistema nervioso central. El LPS es responsable de la sintomatología, la fiebre por liberación de TNF y las manifestaciones purpúricas de la meningococemia. Las fimbrias le permiten adherirse al epitelio rinofaringeo: la puerta de entrada. Desde allí se dirige por vía hemática a las meninges y las articulaciones. Un 10% de las personas son portadores asintomáticos y la colonización nasofaríngea aumenta entre las personas sanas durante las epidemias. La transmisión es por vía aérea. Es necesario recordar que la enfermedad es de denuncia nacional obligatoria por lo que el médico debe dar el alerta al ministerio de salud provincial y los bioquímicos que obtengan el cultivo deben enviarlo a Epidemiología de la Provincia para ser enviada al Centro de Referencia Nacional, ANLIS, INEI Carlos Malbrán. La toma de la muestra es por punción lumbar y se debe enviar rápidamente al laboratorio ya que la bacteria es muy lábil frente al frío. Un examen directo con coloración de Gram y un estudio de Látex en LCR permite en pocos minutos sospechar la presencia del meningococo, la que debe confirmarse por cultivo en medios especiales que permiten contar con la bacteria para estudios moleculares. También se puede aislar de aspirado nasofaríngeo, orofaringe cultivada al lado del paciente en medios selectivos, líquido articular y aspirado de las petequias. El diagnóstico rápido es requerido también ya que hay que efectuar quimioprofilaxis al personal sanitario, familiar y compañeros de escuela que haya estado íntimamente en contacto con el enfermo. El diagnóstico molecular mediante PCR en tiempo real puede enfocarse como un método más en el diagnóstico de urgencias, y para el estudio de casos sospechosos de meningitis meningocócica cuyos cultivos son negativos.
Prestaciones disponibles en Cibic:
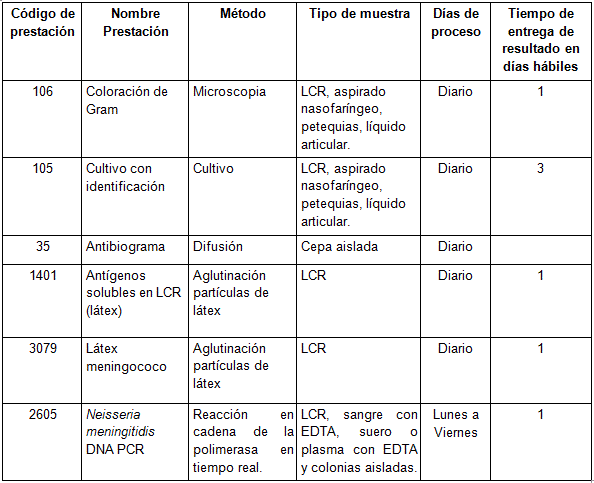
Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre las prácticas consulte al manual de prestaciones y a la extranet.
Bibliografía
– Abio A, Neal KR, Beck CR. An epidemiological review of changes in meningococcal biology during the last 100 years. Pathog Glob Health 2013;107:373-80
– Versalovic J. (Editor in chief), Jorgensen JH, Landry ML, Warnock DW (Editors) Manual of Clinical Microbiology 10th ed. ASM Press. Washington 2011
– Corless CE, Guiver M, Borrow R, Edwards-Jones V, Fox AJ, Kaczmarski EB. Simultaneous detection of Neisseria meningitidis, Haemophilus influenzae, and Streptococcus pneumoniae in suspected cases of meningitis and septicemia using real-time PCR. J Clin. Microbiol. 2001; 39:1553-8
Para mayor información o consultas:
Sección: Microbiología
Dr. Noemí Borda, Responsable de Microbiología.
Tel: 0341-4499444. Int: 228
Sección: Biología Molecular
Dra. Mariela Sciara/ Dra Mariana Useglio
Tel: 0341-4499444. Int. 225/241
