El término enfermedad inflamatoria intestinal (EII) incluye dos trastornos de etiología desconocida, la colitis ulcerosa (CU) y la enfermedad de Crohn (EC). Ambas cursan de forma crónica con brotes de actividad inflamatoria.
La inflamación producida por la EC se interna profundamente en el tejido afectado, al contrario de la CU, que causa inflamación y úlceras en las capas más superficiales de las paredes del cólon y el recto. La inflamación en la EC es asimétrica y segmentada, con aéreas que contienen tanto tejido sano como infectado, al contrario que la CU, que provoca una inflamación simétrica e ininterrumpida desde el recto proximal (1).
La predisposición genética, determinados factores ambientales, la flora intestinal y una respuesta inmune anómala a ésta son los elementos que, combinados en un determinado paciente, provocan la EII. Sin embargo, aún no se conoce bien cómo se produce esta interacción. La EC y la CU son enfermedades complejas, poligénicas, de penetrancia variable. Se han descubierto regiones de susceptibilidad en distintos cromosomas, loci IBD. El primero descubierto fue el gen NOD2/CARD15 en el cromosoma 16 ligado a la EC, cuyo producto es una proteína de reconocimiento de péptidos bacterianos (2).
No existe ningún síntoma ni signo patognomónico en la EII, de modo que para llegar a su diagnóstico se precisa la combinación de una serie de datos clínicos, radiológicos, endoscópicos e histológicos sugestivos. Puesto que muchos de los síntomas de la EC y de la CU son similares, el diagnóstico suele ser complicado, lento e invasivo (5). En la EII existe anemia ferropénica en el 50% de los pacientes. El aumento de la VES y de las proteínas de fase aguda se relaciona con la actividad inflamatoria (4). La concentración de la alfa1antitripsina fecal y el aclaramiento intestinal de la misma son indicadores sensibles de la pérdida proteica intestinal (más en relación con la ulceración mucosa con exudación que con la malabsorción proteica). La calprotectina fecal parece ser un marcador sensible de actividad inflamatoria intestinal (5, 6).
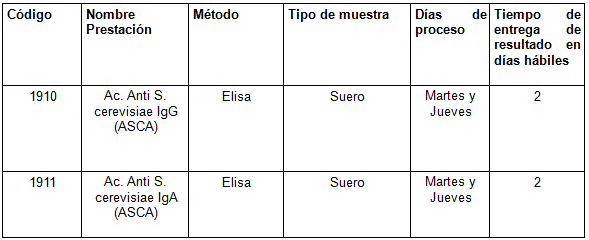
Los anticuerpos anti-Saccharomyces cerevisiae (ASCA) han demostrado tener una prevalencia mucho mayor en los pacientes con enfermedad de Crohn que en los que sufren colitis ulcerosa o los controles sanos. Estos anticuerpos, que pueden incluir las clases IgG e IgA, parecen dirigirse a las secuencias de manosa en la capa de manano del Saccharomyces cerevisiae. Son tests que aportan especificidad, diferencian la EC de otros procesos, pero la sensibilidad es baja. Un test negativo no excluye la EC (5,3).
Determinaciones disponibles en CIBIC:
Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre la práctica consulte al manual de prestaciones y a la extranet.
Bibliografía
1- Silverberg MK, Satsangi J, Ahmad T, Arnott I, Berstein CN, Brant ST, et al. Toward an integrated clinical, molecular and serological classification of inflammatory bowel disease: report of a working party of the 2005 Montreal Word Congress of Gastroenterology. Can J Gastroenterol 2005.
2- Barreiro-de Acosta M, Peña AS. Clinical applications of NOD2/CARD15 mutations in Crohn’s disease. Department of Gastroenterology, Hospital Clínico Universitario of Santiago de Compostela, Santiago de Compostela, Spain. Acta Gastroenterol. Latinoam. 37(1):49-54, 2007.
3- Dotan I. New serologic markers for inflammatory bowel disease diagnosis. Dig Dis. 28(3):418–423, 2010
4- Yamamoto-Furusho JK, Camacho-Escobedo J, Téllez-Avila F, Barreto R. Serum levels of beta2 microglobulin and ultrasensitive c-reactive protein as markers of histological activity in ulcerative colitis. Gac Med Mex . 146 (1) :31- 2010 Jan-Feb.
5- Serologic markers: impact on early diagnosis and disease stratification in inflammatory bowel disease. Postgrad Med. 122(4):177–185, 2010
6- Ashorn S, Honkanen T, Kolho KL, Ashorn M, Välineva T, Wei B, Braun J, Rantala I, Luukkaala T, Iltanen S. Fecal calprotectin levels and serological responses to microbial antigens among children and adolescents with inflammatory bowel disease. Inflamm Bowel Dis.15 (2):199–205, .2009
Para mayor información o consultas:
Sección: Bioquímica Clínica.
Bioq. Paola Rossi
Teléfono: 0341-4722424 Interno: 220