La Insuficiencia Cardíaca se caracteriza por un corazón que no puede bombear suficiente sangre al resto del cuerpo. Puede ser crónica o repentina, y evolucionar a acumulación de sangre en otras áreas del cuerpo (tales como pulmones, hígado, brazos, piernas), lo que se denomina insuficiencia cardíaca congestiva. En su fase terminal puede requerir un trasplante de corazón. Sus síntomas suelen confundirse con los de otras condiciones, en particular en personas obesas, ancianas o quienes sufren enfermedad pulmonar crónica. La insuficiencia cardíaca crónica (ICC) afecta del 1 al 3 % de la población general y presenta una tasa de mortalidad por causa total al año del 7,2%.
En el momento de la dilatación miocárdica el corazón libera una serie de sustancias cómo el péptido natriurético auricular (ANP) y el péptido natriurético tipo B (BNP). El primero (ANP) es liberado fundamentalmente desde la aurícula y el segundo (BNP) desde el ventrículo. Su función es la de regular el metabolismo hidroelectrolítico (homeostasis de agua y sal) mantenimiendo la presión sanguínea en niveles normales debido a su acción antagónica al sistema renina-angiotensina-aldosterona.
El BNP se sintetiza cómo una pro-hormona llamada ProBNP que luego por acción de una proteasa se escinde en ProBNP N-TERMINAL (NT-ProBNP) y en BNP (que es la hormona biológicamente activa). Ambos son liberados luego al torrente sanguíneo, pero suele dosarse el NT-ProBNP debido a que su vida media biológica es mayor (en el NT-PROBNP es de 60-120 minutos mientras que en el BNP es de 20 minutos).
El NT-proBNP es un marcador pronóstico poderoso para pacientes con ICC. La prueba de NT-proBNP busca establecer si el paciente tiene y en qué niveles la proteína NT-proBNP, que el corazón libera cuando la pared cardíaca del ventrículo se estira debido a las dificultades para bombear sangre. Por lo tanto, contribuye a determinar con exactitud si un paciente tiene o no esta condición, que a menudo cuesta diagnosticar basándose sólo en los síntomas.
El NT-ProBNP es sensible a la función cardíaca por lo que a mayor concentración, mayor grado de severidad. De igual manera un valor normal de NT-ProBNP excluye la disfunción cardíaca.
El ProBNP es un factor pronóstico independiente relacionado con la rehospitalización y aumento de mortalidad. Predice el riesgo de muerte en pacientes que han tenido infarto de miocardio o angina inestable así también el riesgo de IC nueva o en progresión.
Las Guías Clínicas de la ACC/AHA (American College of Cardiology/American Heart Association) recomiendan la medición de los péptidos natriuréticos, con el objetivo de dirigir la terapia y mejorar así el resultado para el paciente con ICC. En pacientes con ICC, cuando la terapia incorpora el monitoreo con NT-proBNP, se asocia una reducción significativa de la mortalidad.
Las últimas guías de la European Society of Cardiology (ESC) afirman que los péptidos natriuréticos evaluados en la fase aguda presentan un valor pronóstico negativo razonable para excluir la insuficiencia cardíaca: una concentración normal de péptidos natriuréticos en un paciente sin tratamiento indica que, probablemente, la insuficiencia cardíaca no sea la causa de los síntomas.
Según el American College of Emergency Physicians (ACEP), la adición de una única medición de NT-proBNP puede perfeccionar la precisión del diagnóstico de insuficiencia cardíaca aguda (ICA) en pacientes que acuden a la guardia con disnea aguda, en comparación con el criterio clínico estándar por sí solo.
Durante el Tercer Foro de Investigadores Clínicos de Enfermedades Cardiovasculares, realizado en el 2006, el grupo de consenso estableció que, cuando los niveles de NT-proBNP sean elevados, se deben realizar evaluaciones en función de la edad de los pacientes. Al estratificar NT-proBNP según la edad, se reduce la cantidad de falsos negativos en pacientes más jóvenes y de falsos positivos en pacientes ancianos y se mejora el valor predictivo positivo global del marcador, sin alterar la sensibilidad o la especificidad global.
Prestación disponible en Cibic:
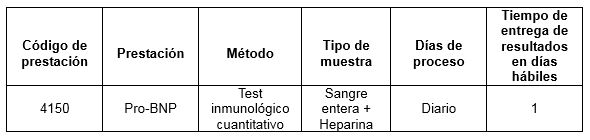
Para conocer las condiciones del paciente, de almacenamiento y de envío de la muestra y otros datos sobre las prácticas consulte al manual de prestaciones o a la extranet.
Bibliografia
1. Silvers, S.M., Howell, J.M., Kosowsky, J.M, Rokos, I.C., Jagoda, A.S. (2007). Clinical policy: Critical issues in the valuation and management of adult patients presenting to the emrgency department with acute heart failure síndromes. Ann Emerg Med. 49(5), 627-669.
2. Mebazaa A., Gheorghiade, M., Piña, I.L., Harjola, V.P., Hollenberg, S.M. et al. (2008).Practical recommendations for prehospital and early in-hospital management of patients presenting with acute heart failure syndromes. Crit Care med. 36(1 Suppl), S129-139.
3. Peacock, W.F., Fonarow, G.C., Ander, D.S., Maisel, A., Hollander, J.E. et al. (2008). Society of Chest Pain Centers Recommendations for the evaluation and management of the observation stay acute heart failure patient: a report from the Society of Chest Pain Centers Acute Heart Failure Committee. Crit Pathw Cardiol. 7(2), 83-86.
4. Dickstein, K., Cohen-Solal, A., Filippatos, G., McMurray, J.J.V., Ponikowski, P. et al. (2008). ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure 2008: The Task Force for the Diagnosis and Treatment of Acute and Chronic Heart Failure 2008 of the European Society of Cardiology. Developed in collaboration with the Heart Failure Association of the ESC (HFA) and endorsed by the European Society of Intensive Care Medicine (ESICM). Eur Heart J. 29, 2388-2442.
5. Januzzi, J.L., Chen-Tournoux, A.A., Moe, G. (2008). Amino-Terminal Pro-B-Type Natriuretic Peptide Testing for the Diagnosis or Exclusion of Heart Failure in Patients with Acute Symptoms. Am J Cardiol. 101(suppl), 29A-38A.
Para mayor información o consultas:
Sección: Producción Analítica No Automatizada
Bioq. Franco Delleppiagge
Teléfono: 0341 – 4499444. Interno: 220
